テキスト全文
敗血症性ショックの初期症例とバイタルサイン
#2. 【バイタルサイン】
RR:24/min
SpO2:94%
(酸素3L/min)
PR:98/min
BP96/52mmHg
JCS:Ⅰ-3
BT:38.8度
症例 80代女性 体動困難
訪問看護師が発見し救急要請 発熱の患者さん来ましたよ ショック…?ショックじゃない…?
#3. スライド画像)広島大学病院 演者作成 血圧は低下してないので
ショックには至っていないようですね… 本当に正しい…?
ショックの定義と評価方法
#4. ショックとは…
循環不全に起因した酸素需給バランスの破綻 スライド画像)広島大学病院 演者作成
#5. ショック≠血圧低値 バイタルサインのみでショックを判断しない スライド画像)広島大学病院 演者作成
#6. 循環の評価 スライド画像)広島大学病院 演者作成
#7. ショックは3つの窓で見抜く! スライド画像)広島大学病院 演者作成
#8. 【バイタルサイン】
RR:24/min
SpO2:94%
(酸素3L/min)
PR:98/min
BP96/52mmHg
JCS:Ⅰ-3
BT:38.8度
症例 80代女性 体動困難
訪問看護師が発見し救急要請 脈の触れは弱いな…
下肢に網状皮斑もある… 正しくショックを認知できた!
ショック患者への静脈路確保と輸液
#9. ①男は黙って18G!
②22Gくらいかな?
③血管細いときは24G? 目の前にショック患者さんが現れた!
末梢静脈路は普段何Gで取りマスカ…?
#10. ①男は黙って18G!
②22Gくらいかな?
③血管細いときは24G? 目の前にショック患者さんが現れた!
末梢静脈路は普段何Gで取りマスカ…?
#11. ●救急診療で最も大切な手技
・等張晶質液の負荷
ショックは多くの場合 有効循環血漿量減少
・確実な薬剤投与経路
●ショックのときは18Gを2本確保 末梢静脈路確保
#12. G数が小さいほど流量は大きくなる 画像引用)高場章宏 編 レジデントノート 羊土社 Vol.23 No.13 2021
ショックの治療介入と血圧維持
#13. 【ショックの治療介入】
①臓器灌流を維持(MAP 65mmHg以上)
②酸素供給量を増やす ③酸素需要量を減らす ショックとは酸素需給バランスの破綻 画像)イラストレーター角野ふち様と協力し作成
#14. 【ショックの治療介入】
①臓器灌流を維持(MAP 65mmHg以上)
②酸素供給量を増やす ③酸素需要量を減らす まずは血圧を維持 スライド画像)広島大学病院 演者作成
#15. 血圧がなければ末梢へ酸素を届けられない
臓器灌流を規定する血圧=MAP(平均動脈圧) 臓器灌流 意識してますか…? スライド画像)広島大学病院 演者作成
ショックの種類と病態の理解
#16. 平均血圧 心拍出量 血管抵抗 1回心拍出量×心拍数
(前負荷・心収縮力・後負荷) まずは平均血圧(MAP)を維持
#17. 平均血圧 心拍出量 血管抵抗 1回心拍出量×心拍数
(前負荷・心収縮力・後負荷) ショックの原因は
これらの要素のどれかに起因するハズ… 末梢血管抵抗↓? 心収縮力↓? 有効循環血漿量↓?
#18. 心原性ショック
Cardiogenic shock
心筋梗塞・弁膜症
重症不整脈・心筋炎 循環血液量減少性ショック
Hypovolemic shock
出血性ショック
下痢・外傷
血液分布異常性ショック
Distributive shock
敗血症性ショック
アナフィラキシーショック 閉塞性・拘束性ショック
Obstructive shock
肺塞栓・緊張性気胸
心タンポナーデ ショックを分類し
病態に応じた適切な介入を
ショックの鑑別診断と身体診察
#19. 超音波 ショックの分類 3step 病歴 輸血 身体診察
#20. エコーを用いた迅速なショックの鑑別 画像引用)高場章宏 編 レジデントノート 羊土社 Vol.23 No.13 2021
#21. 病歴でショックの種類を類推 ハチに刺された後、突然ショックに… 腰痛と発熱の患者さんがショックになった… 交通事故で搬送された患者さんがショック状態… スライド画像)広島大学病院 演者作成
#22. ショックの鑑別に有用な身体診察 スライド画像)広島大学病院 演者作成 Ferraris A, et al. PLoS One. 2018;13(8):e0202329.
敗血症性ショックのメカニズムと治療
#23. 【バイタルサイン】
RR:24/min
SpO2:94%
(酸素3L/min)
PR:98/min
BP106/52mmHg
JCS:Ⅰ-3
BT:38.8度
症例4 80代女性 体動困難
訪問看護師が発見し救急要請 身体所見は…
経過は…
エコー所見は… 血液分布異常性ショック
敗血症性ショックかも…!
#24. もっとABCDアプローチを深めたい!
そんなあなたのために作りました
#25. ①循環血液量減少性
②血液分布異常性
③心原性 敗血症によるショックは
どれに分類されマスカ…?
#26. ①循環血液量減少性
②血液分布異常性
③心原性 敗血症によるショックは
どれに分類されマスカ…?
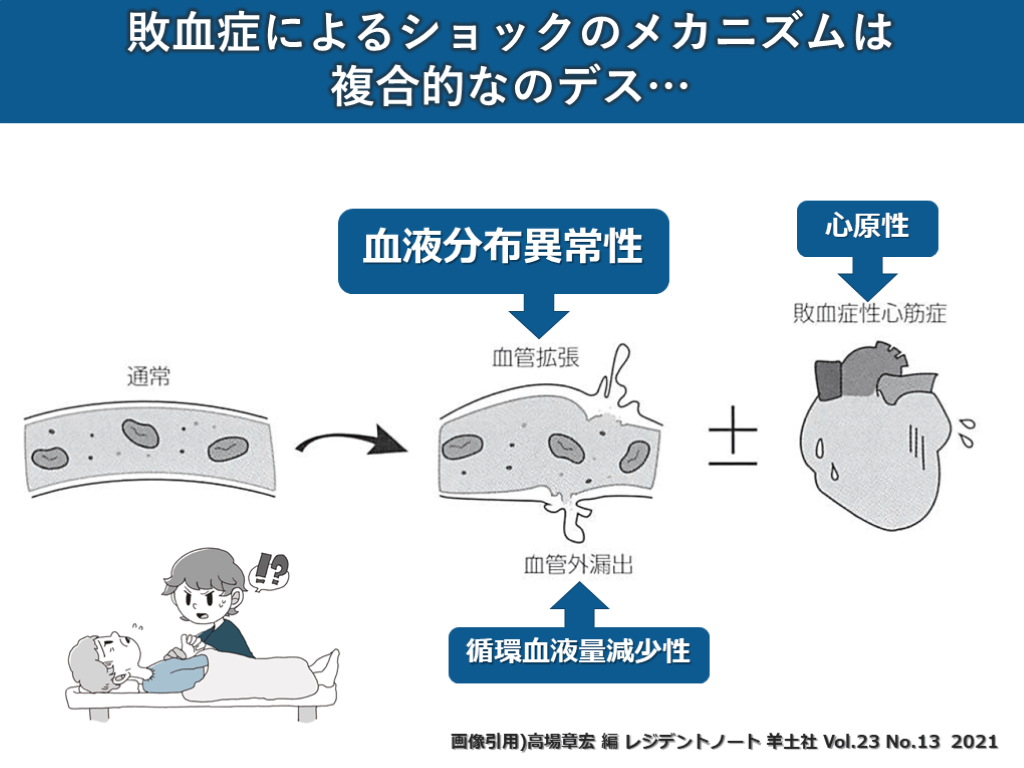
#27. 敗血症によるショックのメカニズムは
複合的なのデス… 画像引用)高場章宏 編 レジデントノート 羊土社 Vol.23 No.13 2021 心原性 血液分布異常性 循環血液量減少性
#28. 敗血症性ショック まずは輸液負荷 画像引用)高場章宏 編 レジデントノート 羊土社 Vol.23 No.13 2021 心原性 血液分布異常性 循環血液量減少性 輸液負荷
輸液負荷と血管収縮薬の使用
#29. 心拍出量↑ 血管抵抗 1回心拍出量↑×心拍数
(前負荷↑・心収縮力・後負荷) 輸液の目的は平均血圧の維持 輸液負荷
#30. ①生理食塩水
②リンゲル液
③維持液(3号液) 腎不全の既往がありそうデス…
輸液製剤は何を選択シマスカ…?
#31. ①生理食塩水
②リンゲル液
③維持液(3号液) 腎不全の既往がありそうデス…
輸液製剤は何を選択シマスカ…?
#32. ショック時の輸液製剤 vs 3号液(維持液)
有効循環血漿量を増やす効果に乏しい
細胞外液>維持液 ある程度輸液負荷が必要そうなら
リンゲル液が最適 vs 生理食塩水
輸液負荷➡高Na 高Cl性代謝性アシドーシス
腎障害リスク↑
引用)Semle ME et al : N Engl J Med , 378:829-39, 2018
#33. 腎不全にはKフリーがいいのデハ…? リンゲル液と比較し生理食塩水の方がアシドーシス増悪
高K血症・腎障害をきたしやすい! 引用) Toporek AH, et al: Am J Respir Crit Care Med. 15;203(10):1322-25.2021
#34. サイトカイン放出➡血管外漏出
大量輸液負荷➡うっ血性肺水腫 輸液負荷をすベキとはいうものの…
#35. 輸液負荷に加え血管収縮薬の併用! 画像引用)高場章宏 編 レジデントノート 羊土社 Vol.23 No.13 2021 心原性 血液分布異常性 循環血液量減少性 輸液負荷 血管収縮薬
カテコラミン投与とMAP維持の重要性
#36. 血管収縮薬の使い分け
日本版敗血症診療ガイドライン2020 vs ドパミン
ノルアドレナリンのほうが28日死亡率を有意に
改善させ合併症(特に不整脈)を減少 第一選択:ノルアドレナリン
第二選択:バソプレシン
#37. 初期輸液速度と輸液量
日本版敗血症診療ガイドライン2020 CQ6-5 ●晶質液30ml/kg以上を3時間以内 いつからをNAdを併用するか明確な根拠はないが…
輸液負荷の害を考慮しつつ遅延なく!
#38. カテコラミンはCVCから行かないとダメ…? ●末梢からのカテコラミン投与 比較的安全
0.2γ程度までであれば許容
Ballieu P, et al: J Intensive Care Med; 36: 101, 2021
●なるべく肘窩の近くの肘静脈など
大きな末梢静脈からの投与を
Evans Laura, et al: Critical Care Medicine: Vol.49 Issue 11 1063-143, 2021 カテコラミン投与開始を送らせない!
#39. それでもMAPが維持できない時は… 画像引用)高場章宏 編 レジデントノート 羊土社 Vol.23 No.13 2021
#40. ①輸液負荷
②強心薬
③この情報だけでは判断できない MAP65mmHgを維持しても
乏尿・Lac高値遷延…次なる介入は?
#41. ①輸液負荷
②強心薬
③この情報だけでは判断できない MAP65mmHgを維持しても
乏尿・Lac高値遷延…次なる介入は?
#42. 【ショックの治療介入】
①臓器灌流を維持(MAP 65mmHg以上)
②酸素供給量を増やす ③酸素需要量を減らす ショックとは酸素需給バランスの破綻 画像)イラストレーター角野ふち様と協力し作成
敗血症バンドルとショック管理のまとめ
#43. 酸素供給量(DO2)を増やすには? 輸血 酸素供給量≒CO×Hb×SaO2×1.34 輸液負荷
強心薬 輸血 酸素投与
#44. 心拍出量 1回心拍出量 ×心拍数 心拍出量を増やすには…? 前負荷・心収縮力・後負荷 輸液負荷 強心薬
#45. 輸液するかどうか 輸液反応性を参考に MAP65mmHg以上 上限の規定なし(SSCG2016)
Bentzer P ,et al :JAMA, 316 :1298-1309, 2016
#46. 輸液反応性をPLRで見てみよう… 画像引用)高場章宏 編 レジデントノート 羊土社 Vol.23 No.13 2021
#47. そもそも輸液反応性があれば輸液負荷すべき…?
#49. 輸液反応性≠輸液負荷 真に輸液が必要かどうかは
循環不全の有無で判断!
①循環不全を疑う所見
↓
②輸液反応性の評価
↓
③輸液負荷
#50. 画像)イラストレーター角野ふち様と協力し作成 循環不全は3つの窓で見抜くベシ!
#51. 心拍出量 1回心拍出量 ×心拍数 本症例は輸液反応性に乏しそう… 前負荷・心収縮力・後負荷 輸液負荷 強心薬
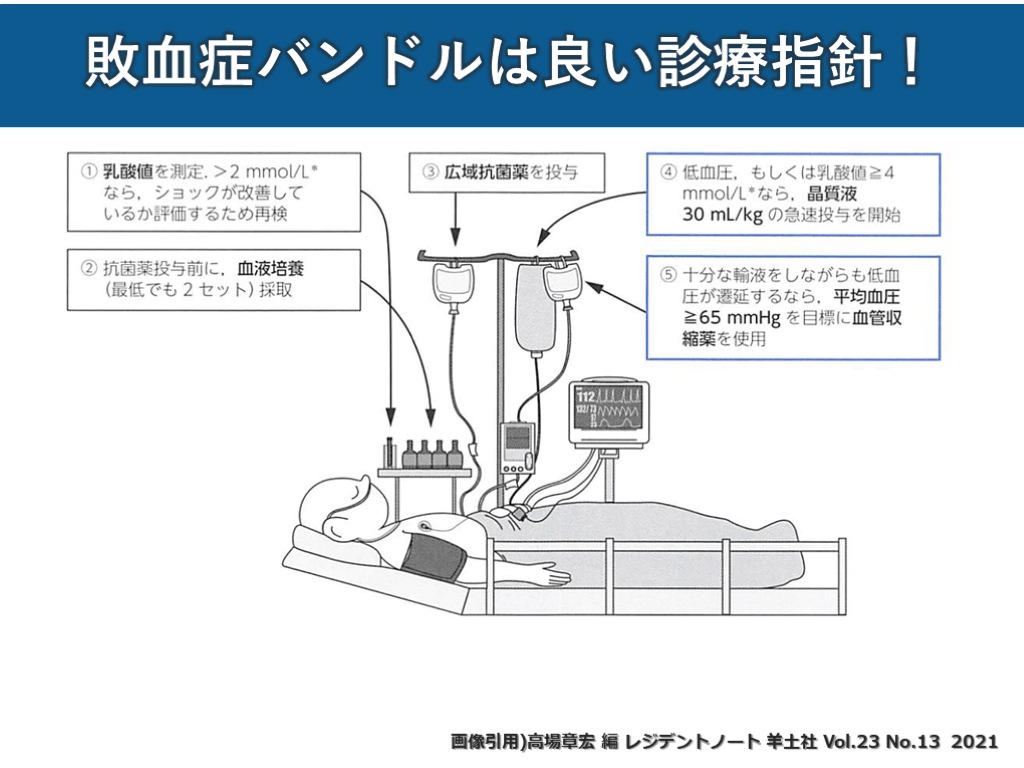
#52. 敗血症バンドルは良い診療指針! 画像引用)高場章宏 編 レジデントノート 羊土社 Vol.23 No.13 2021
#53. 敗血症バンドルは良い診療指針! 画像引用)高場章宏 編 レジデントノート 羊土社 Vol.23 No.13 2021 この中にソースコントロールは
含まれていない! 次も楽しみ!
#54. まとめ ●ショックの時は18Gで2本静脈路確保!
●ショックを分類し適切な介入を!
●敗血症性ショックは血管収縮薬を早期から!
●MAPを維持しても循環不全➡DO2を意識!
●輸液反応性あり≠輸液負荷