



























関連テーマから出会おう。
閲覧履歴からのおすすめ
1/30
関連するスライド
【初期研修医向け】産婦人科医が使う おすすめ教材・WEBツール
あやこ
213876
534
「実際無痛分娩ってどうなの?」と聞かれたら何と答えますか?
DrY413@産科麻酔
10456
31
乗り遅れた! 今からでも生成AIの波に乗る方法
Dr.でじ
35174
119
自信が持てる!抗菌薬の選び方(PIDを例に)
安達卓哉
115264
383
産科危機的出血の対応
90,687
149
概要
産科における周産期の大量出血の初期対応をまとめました。助産師向けの勉強会資料ですが、研修医でも勉強になると思います。
本スライドの対象者
研修医/専攻医
投稿された先生へ質問や勉強になったポイントをコメントしてみましょう!
0 件のコメント
このスライドと同じ診療科のスライド
テキスト全文
産科危機的出血の初期対処と目次
#1.
病棟急変の初期対処~産科出血の適切な対応~ 産婦人科専攻医 平野 翔大
#2.
目次 産科危機的出血とは 定義・疫学 Shock indexについて 産科危機的出血の初動対応 症例提示 まず考えるべきこと 緊急度の判定 出血の対応 産科における出血対応について 2
産科危機的出血の定義とShock index
#3.
産科危機的出血とは? 定義・疫学
#4.
概念図 産科危機的出血とは? 産科危機的出血の対応指診2017 より引用 産科における出血対応について 4
#5.
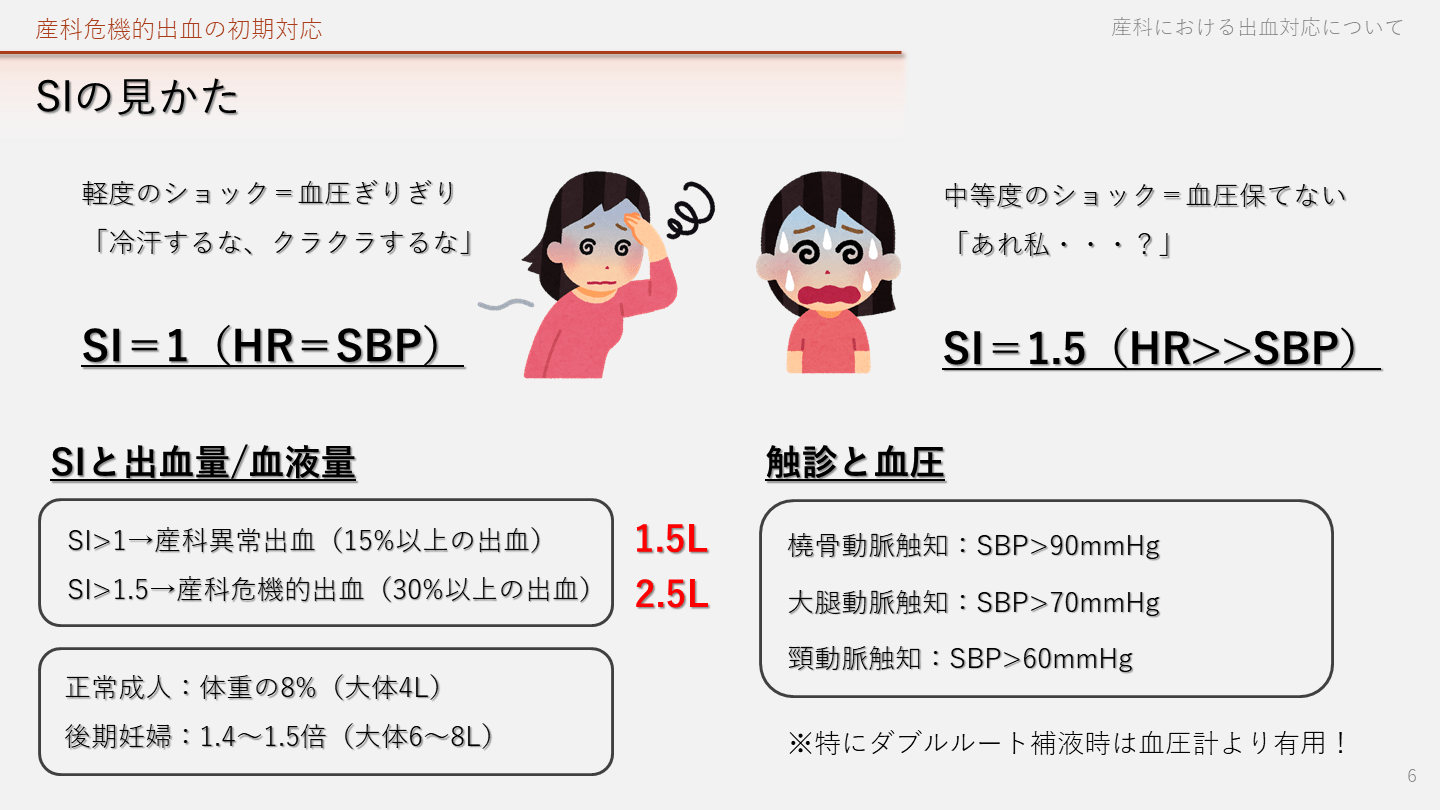
つまり・・・ 産科危機的出血とは? SIが重要!! Shock index=心拍数/収縮期血圧 SI>1→産科異常出血(15%以上の出血) SI>1.5→産科危機的出血(30%以上の出血) 出血量はどこまで測るべき? 産科DICスコア覚えてません 初動対応時は参考程度で 見えない出血もある →参考程度に 産科における出血対応について 5
出血性ショックの原因と対応
#6.
SIの見かた 橈骨動脈触知:SBP>90mmHg 大腿動脈触知:SBP>70mmHg 頸動脈触知:SBP>60mmHg 産科危機的出血の初期対応 産科における出血対応について 6 SI>1→産科異常出血(15%以上の出血) SI>1.5→産科危機的出血(30%以上の出血) 軽度のショック=血圧ぎりぎり 「冷汗するな、クラクラするな」 SI=1(HR=SBP) SI=1.5(HR>>SBP) 中等度のショック=血圧保てない 「あれ私・・・?」 正常成人:体重の8%(大体4L) 後期妊婦:1.4~1.5倍(大体6~8L) SIと出血量/血液量 1.5L 2.5L 触診と血圧 ※特にダブルルート補液時は血圧計より有用!
#7.
血圧の低下=出血死の切迫 「血圧が下がったらショックと考える」では遅い 産科における出血対応について 7
#8.
産科におけるショック 出血性ショックが産科ショックの90%を占める! 4つの”T” 子宮収縮不良(tone) 40% 分娩時外傷(trauma) 20% 胎盤遺残(tissue) 10% 凝固障害(thrombin) 10% その他のショック 心外閉塞・拘束性(全身型羊水塞栓・肺塞栓・リトドリン等による急性肺水腫) 心原性ショック(急性心筋梗塞・周産期心筋症) 敗血症性ショック(劇症型溶血性レンサ球菌感染症・長期ルートからのセラチア属感染) アナフィラキシー(アトニンなど薬剤・ラテックス手袋) 産科危機的出血とは? 産科における出血対応について 8
症例提示と初動対応の重要性
#9.
(産科的)原因疾患 分娩前 前置胎盤・常位胎盤早期剥離・前置血管 →緊急帝王切開!!! 分娩第1,2期(~胎児娩出) 軟産道裂傷・胎盤部分的剥離 分娩3期~分娩2時間後 軟産道裂傷 子宮収縮不全(弛緩出血・限局型羊水塞栓・子宮内反など) 胎盤遺残・子宮仮性動脈瘤 凝固障害(DIC・全身型羊水塞栓) 産科危機的出血とは? 産科における出血対応について 9
#10.
産科危機的出血の初動対応 ①症例提示からイメージしましょう
#11.
受診時data 33歳女性 G2P1 妊娠38週4日 胎動減少で前医受診、IUFDの診断 診察中に腹痛を訴え、当院に救急搬送 来院時Vital HR 108/min, BP 121/86mmHg, BT 37.4℃, SpO2 99%(O2 10L), JCSⅠ-1 HR 118/min, BP 103/65mmHg, BT 37.4℃, SpO2 99%(O2 10L), JCSⅠ-1 HR 121/min, BP 81/58mmHg, BT 37.4℃, SpO2 99%(O2 10L), JCSⅠ-1 所見 腹痛は増強傾向、明らかな出血は認めない 症例提示 産科における出血対応について 11 診断:常位胎盤早期剥離による子宮内胎児死亡・子宮内出血 どこで対応しますか? まず何をしますか?
#12.
その後の経過 内診所見:子宮口全開大, Sp+1 エコー所見:胎児心拍-, 胎盤肥厚+ 来院時採血所見:産科DIC診断(Hb8点台、凝固異常あり) ↓ MFICU搬入、吸引分娩にて児娩出 →直後より子宮内より大量の血液流出が持続 SI>1.5となり、RBC+FFP+PC同時輸血開始 アトニン・メチルエルゴメトリン投与で双手圧迫継続し止血 輸血合計100単位以上、術後肺水腫にてICU入室 産科における出血対応について 12 症例提示 見えるものだけが危機的出血ではない
急変時の判断と役割分担
#13.
産科危機的出血の初動対応 ②最初の判断は、「どこで」「誰が」診るか
#14.
常に考えるべきこと 「対応能力の限界」 どこで、誰が診る? 産科における出血対応について 14 ICU転床 ↑ 産科病棟で対応可能? 人的資源が対応可能? ↓ 他病棟の応援要請 救急/ICU Dr call ↑ 産科医のみで対応可能? 限界に達してから 応援要請しない!
#15.
助産師/看護師に求められること 人員・器材の確保 予想できるなら早めの行動 実働部隊 十分な人員と物品で必要な処置を どこで、誰が診る? 産科における出血対応について 15 緊急時は、医師は「判断」「指示」に 専念したい!
急変時に必要な物品と初動対応
#16.
急変時に用意すべき物品 救急カート どこに何があるか把握していますか? 処置車もあると良い エコー Emergency IDで良いので起動しておく 広い場所 狭い場所での的確な対応は困難 情報 分娩後?既往症? 診断・選択肢がかなり狭まる! 産科における出血対応について 16 どこで、誰が診る? すべて備えているのが I C U
#17.
産科危機的出血の初動対応 ③次に「出血で死なせないために」は?
#18.
出血で最悪のstory 出血多量 ↓ 出血性ショック ↓ 心肺停止 出血/ショックに気付くには 産科における出血対応について 18 見えない出血はないか? CPA寸前なのか? ショックなのか?
出血/ショックの認識と行動
#19.
ICLS(BLS)などの復習 まずはABC! Airway 声を出せますか? Breathing 呼吸回数が10~29回? Circulation 動脈触知できますか? ショックの5P 周囲に無関心で無欲状態(虚脱:prostration) 皮膚が蒼白(顔面蒼白:pallor) 冷汗をかいている(冷汗:perspiration) 脈が弱く速い(脈拍触知不能:pulselessness) 呼吸不全(pulmonary deficiency) 出血/ショックに気付くには 産科における出血対応について 19 一個でも破綻していたら、 CPAはすぐ!
#20.
急変を見たら、全身状態の把握から! 1分1秒を争う状態なのか? 産科における出血対応について 20
#21.
まずするべきこと 人を集める 可能な限り多くの人を集める 役割分担をする コマンダー・記録者は絶対に必要 記録をする 記録・情報収集専任がいるのが望ましい 出血/ショックに気付いたら 産科における出血対応について 21
大量出血に対する初動対応
#22.
産科危機的出血の初動対応 ④「切迫していない」大量出血に対する初動対応
#23.
出血が多そう・・・ まず何をしますか? 酸素投与・Vital signsの把握 妊娠中なら酸素飽和度は下げない Full monitor+JCSの確認 ルートの確保・採血・補液 可能なら18G以上で2ルート まずは細胞外液の投与(全開!) 胎児状態の把握 CTGモニタリングを開始 エコーで状態を確認 産科危機的出血の初期対応 産科における出血対応について 23 ICU転床 救急科call Vital異常なら 取れないなら 医師採血 中心静脈穿刺(QQ call) 明らかに異常 超緊急帝王切開 急速遂娩
#24.
初動対応は「サルも聴診器」 サ:酸素 →10Lマスク ル:ルート →採血・輸液負荷 も:モニター →ECG, SpO2 聴:超音波 →FAST, 胎児心拍, 子宮周囲 (診:心電図 →12誘導) (器:胸部レントゲン) 産科における出血対応について 24 産科危機的出血の初期対応 「サルも聴診器」
原因検索と治療の流れ
#25.
出血が多そう・・・ まず何をしますか? 酸素投与・Vital signsの把握 妊娠中なら酸素飽和度は下げない Full monitor+JCSの確認 産科危機的出血の初期対応 産科における出血対応について 25 ICU転床 救急科call Vital異常なら 血圧・心拍数 血圧計に頼らない! 橈骨動脈触知:SBP>90mmHg 大腿動脈触知:SBP>70mmHg 頸動脈触知:SBP>60mmHg 呼吸数 最も全身状態の変化に鋭敏な指標 体温 高度上昇なら疑う疾患が変わる 意識状態の確認 傾眠傾向ならば既に脳血流は低下
#26.
出血が多そう・・・ まず何をしますか? ルートの確保・採血・補液 可能なら18G以上で2ルート まずは細胞外液の投与(全開!) 産科危機的出血の初期対応 産科における出血対応について 26 取れないなら 医師採血 中心静脈穿刺(QQ call) ルート確保の場所は? 可能なら上肢 下肢は妊娠子宮に圧迫されて届きにくい ルート確保が難しい時 採血よりルート確保が大事! 最初から正中でもok 初期輸液は? ラクテックor生食全開 可能な限り太い針<可能な限り早く 採血項目は? 血算>生化=凝固>その他 動脈穿刺なら血液ガスも!
#27.
出血が多そう・・・ まず何をしますか? 胎児状態の把握 CTGモニタリングを開始 エコーで状態を確認 産科危機的出血の初期対応 産科における出血対応について 27 明らかに異常 超緊急帝王切開 急速遂娩 CTG 優先度は低い(エコーで代用可能) 経腹US・大腿採血の邪魔になる可能性も エコー FAST/FASPによる一次スクリーニング 児心拍の確認 早剥/内反/胎盤遺残などは診断もでき得る
#28.
原因検索・治療 前置胎盤・常位胎盤早期剥離・前置血管 →超緊急帝王切開 軟産道裂傷・胎盤部分的剥離 →急速遂娩・縫合など 子宮収縮不全(弛緩出血・限局型羊水塞栓・子宮内反など) →双手圧迫・用手的整復・手術(開腹子宮整復・摘出) 胎盤遺残・子宮仮性動脈瘤 →子宮動脈塞栓術など 凝固障害(DIC・全身型羊水塞栓) →大量輸血・原因除去 産科危機的出血の対応 産科における出血対応について 28 圧迫 除去 +補充 塞栓
常に考えるべき対応の重要性
#29.